Диафрагма глаза: Радужная оболочка (радужка) глаза — строение, функции, диагностика заболеваний
Радужная оболочка (радужка) глаза — строение, функции, диагностика заболеваний
Радужка представляет собой передний отдел сосудистой оболочки глаза. В центре нее располагается округлое отверстие – зрачок.
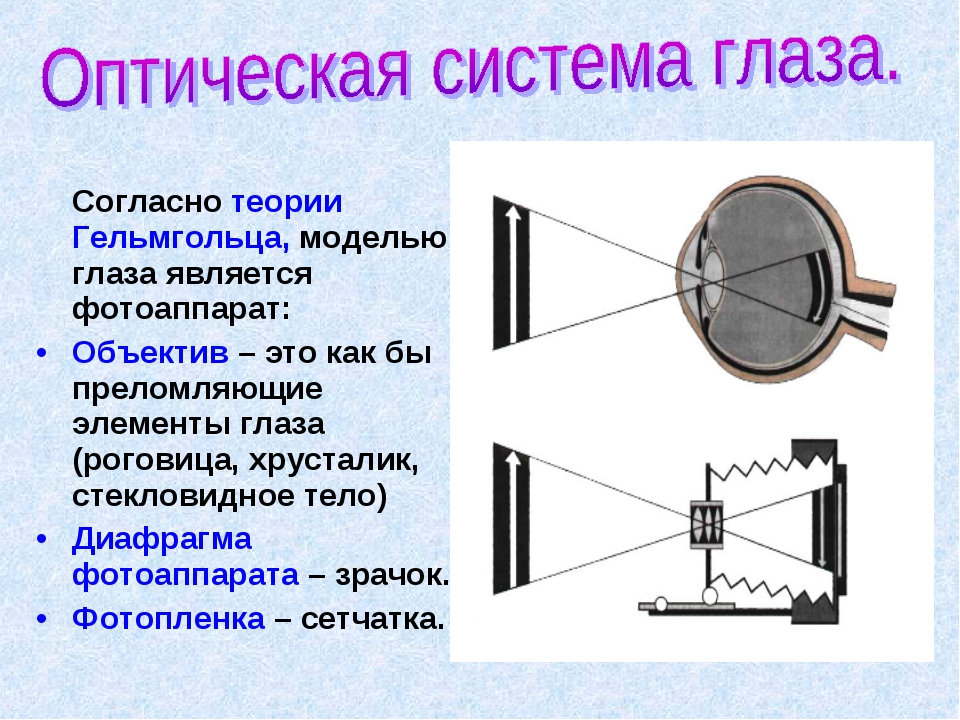
Радужная оболочка разделяет между собой роговицу и хрусталик, также она является своего рода анатомической диафрагмой, регулирующей поступление света (через зрачок) в глазное яблоко. Последнее происходит за счет группы мышц-антагонистов — сфинктеров (суживающих зрачок) и дилататоров (расширяющих зрачок). Подобно работе фотоаппарата, происходит расширение зрачка при малом световом потоке (для усиления поступления фотонов света) и сужение при резком или ярком освещении (предупреждение ослепления).
Кроме регулирования потока световых лучей, сокращения зрачка способствуют углублению резкости поступающего изображения на сетчатку.
Наиболее лучшие сократительные способности зрачка отмечаются в молодом возрасте (диаметр последнего может варьировать от 1,5 до 8 мм), в зрелом и пожилом возрасте показатели хуже, вследствие возрастных изменений (фиброз, склероз, атрофия мышечной ткани).
Строение радужки
Радужка имеет форму диска и состоит из трех слоев: переднего пограничного, среднего стромального (из мезодермы) и заднего пигментно-мышечного (из эктодермы).
Передний слой образован клетками соединительной ткани, под которыми находятся пигментсодержащие клетки (меланоциты). Под ними еще глубже (в строме) располагается сеть капилляров и коллагеновых волокон.
Задний листок (слой) радужки состоит из мышц — кольцевидного сфинктера зрачка и радиально расположенного дилататора.
Переднюю поверхность радужки принято делить на два пояса: зрачковый и ресничный. Границей между ними служит циркулярный валик – брыжжи. В зрачковом поясе находится сфинктер зрачка, а в ресничном (цилиарном) – дилататор.
Наружная область органа имеет лакуны или крипты, которые расположены между сосудами.
Обильное кровоснабжение радужки обеспечивается за счет двух задних и нескольких передних ресничных артерий, образующих большой артериальный круг. От последнего в радиальном направлении отходят веточки сосудов, формирующие на границе зрачкового и ресничного поясов малый артериальный круг.
Чувствительную иннервацию орган получает от длинных реснитчатых нервов, образующих густое сплетение.
Толщина радужной оболочки около 0,2 мм. Наиболее она тонка на границе с цилиарном телом. Именно в этой зоне могут быть отрывы органа и обильное кровотечение в камеры глаза.
Задняя часть примыкает к поверхности хрусталика. Поэтому при воспалительных явлениях могут формироваться синехии — сращения капсулы хрусталика и пигментных клеток радужной оболочки.
Цвет радужки
Окрашивание радужки зависит от количества пигментных клеток (меланоцитов) в строме. Коричневый цвет является доминантным признаком, голубой рецессивным.
У новорожденного меланоциты отсутствуют, в течение нескольких первых месяцев (и лет) они постепенно появляются, и цвет радужки меняется. У альбиносов радужная оболочка имеет розовый цвет.
В некоторых случаях возможно не симметричное распределение пигментных клеток в обоих глазах, в связи с чем развивается гетерохромия.
Меланоциты стромы являются источником развития меланомы глаза.
Видео о строении и функциях радужки глаза
Диагностика заболеваний радужки
Состояние радужки оценивают с помощью осмотра:
- Осмотр при боковом (фокальном) освещении
- Биомикроскопия (осмотр под микроскопом)
- Флуоресцентная ангиография (оценивается сосудистая сеть).
Методы исследования зрачка:
- Папиллоскопия (визуальный осмотр)
- Папиллометрия (определение диаметра, например, с помощью линейки Гааба)
- Папиллография (запись «игры зрачков»).
Симптомы заболеваний радужной оболочки (радужки) глаза
Заболевания радужной оболочки глаза
При исследовании могут выявляться врожденные аномалии:- Отсутствие радужки (аниридия).
- Многочисленные зрачки (поликория).
- Дислокация зрачка.
- Альбинизм (полное отсутствие пигментных клеток как в строме, так и в пигментном эпителии).
- Остатки эмбриональной мембраны зрачка.

- Колобома (следствие недостаточного смыкания щели в нижней трети развивающего глазного яблока).
Кроме этого, могут быть определены приобретенные патологии:
- Синехии заднего листа радужки.
- Рубеоз (формирование новообразованных сосудов).
- Круговая задняя синехия с капсулой хрусталика.
- Заращение зрачка.
- Расслоение и дрожание радужки.
- Воспаление радужки (ирит, иридоциклит).
- Травматические и дистрофические изменения.
Передняя и задняя камеры глаза
Передняя камера помещается сразу за роговицей, отграниченная сзади радужной оболочкой. Расположение задней камеры — непосредственно за радужкой, задней ее границей служит стекловидное тело. В норме, эти две камеры имеют постоянный объем, регулирование которого происходит посредством образования и оттока внутриглазной жидкости. Выработка внутриглазной жидкости (влаги) происходит посредством ресничных отростков цилиарного тела, в задней камере, а оттекает она в массе своей через систему дренажей, занимающую угол передней камеры, а именно область соединения роговицы и склеры — цилиарного тела и радужной оболочки.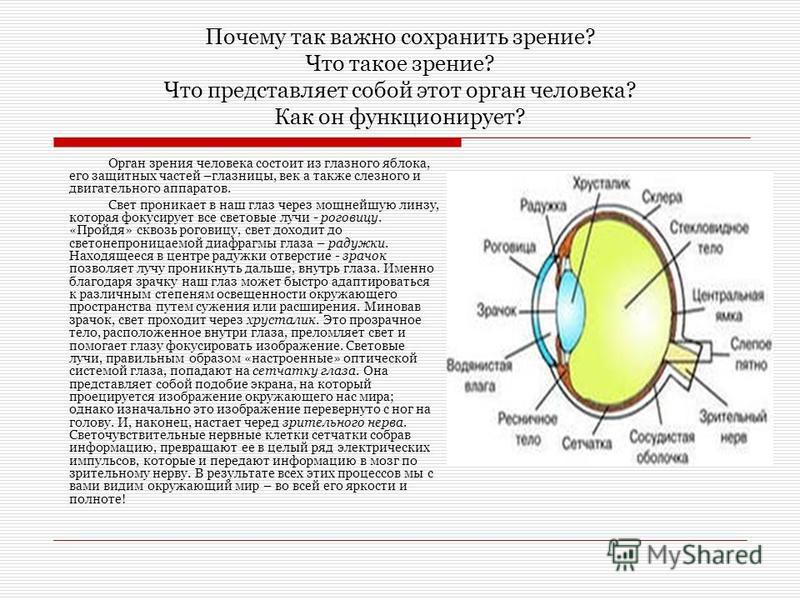
Главная функция камер глаза — организация нормальных взаимоотношений внутриглазных тканей, а кроме того участие в проведении к сетчатки глаза световых лучей. Кроме того, они задействованы совместно с роговицей в преломлении входящих световых лучей. Преломление лучей обеспечивается идентичными оптическими свойствами внутриглазной влаги и роговой оболочки, которые действуют вместе, как собирающая свет линза, формирующая четкое изображение на сетчатке.
Строение камер глаза
Переднюю камеру снаружи ограничивает внутренняя поверхность роговой оболочки – ее эндотелиальный слой, по периферии — наружная стенка угла передней камеры, сзади же, передняя поверхность радужки и передняя капсула хрусталика. Глубина ее неравномерна, в области зрачка она наибольшая и достигает 3,5 мм, постепенно уменьшаясь дальше к периферии. Однако, в некоторых случаях, глубина в передней камере увеличивается, (примером может служить удаление хрусталика), либо уменьшается, как при отслоении сосудистой оболочки.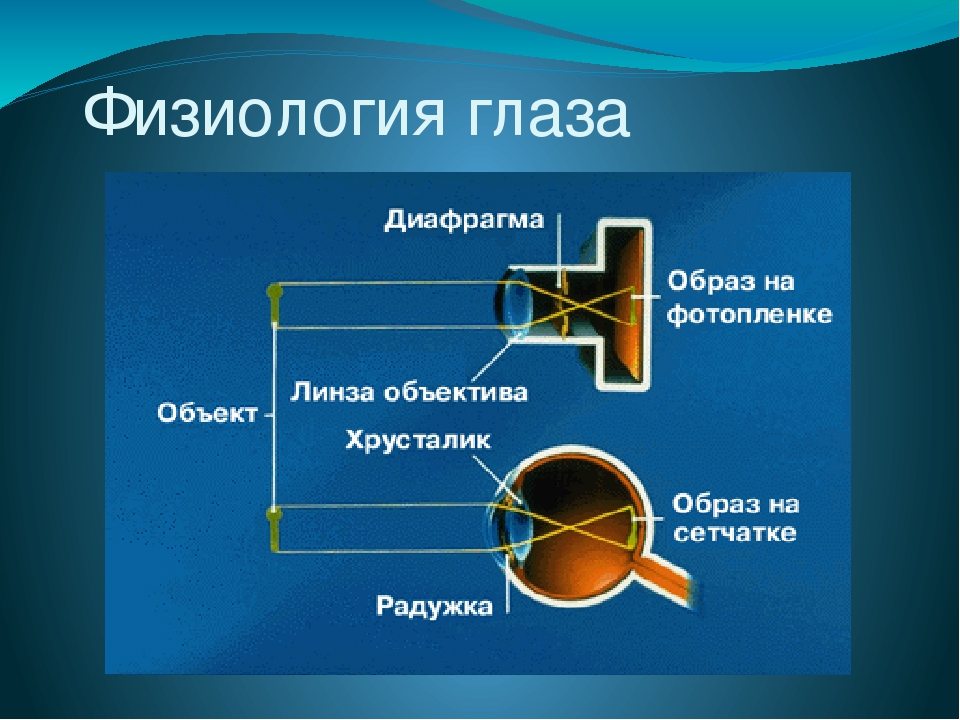
Позади передней камеры расположена задняя камера, передней границей которой, является задний листок радужки, наружной — внутренняя сторона цилиарного тела, задней границей — передний отрезок стекловидного тела, внутренней — экватор хрусталика. Внутреннее пространство задней камеры пронизывают многочисленные тончайшие нити, так называемые цинновые связки, соединяющие капсулу хрусталика и цилиарное тело. Напряжение либо расслабление цилиарной мышцы, а вслед за ней и связок, обеспечивает изменение формы хрусталика, что дает человеку способность видеть хорошо на разных расстояниях.
Внутриглазная влага, заполняющая объем камер глаза, имеет состав, сходный с плазмой крови, неся питательные вещества, нужные для работы внутренних тканей глаза, а также продукты обмена, выводящиеся далее в кровоток.
В камеры глаза вмещается только 1,23-1,32 см3 водянистой влаги, но строгое равновесие между ее выработкой и оттоком чрезвычайно важно для функции глаза. Любое нарушение данной системы может вести к росту внутриглазного давления, как при глаукоме, а также, к его снижению, что случается при субатрофии глазного яблока.
Выработка внутриглазной жидкости происходит в цилиарных отростках путем фильтрации потока крови капиллярного кровотока. Образованная в задней камере, жидкость поступает в переднюю, а после оттекает через угол передней камеры за счет разницы в давлении венозных сосудов, в которые влага и всасывается в окончании.
Угол передней камеры
Углом передней камеры называют зону, соответствующую области перехода роговой оболочки в склеру и радужки в цилиарное тело. Основная составляющая этой зоны — дренажная система, обеспечивающая и контролирующая отток внутриглазной жидкости по пути в кровоток.
Дренажную систему глазного яблока составляют: трабекулярная диафрагма, склеральный венозный синус и коллекторные канальцы. Трабекулярную диафрагму, можно представить, как густую сеть, имеющую слоистую и пористую структуру, причем ее поры постепенно уменьшаются кнаружи, делая возможным регулирование оттока внутриглазной влаги.
Вместе с тем, существует еще один, дополнительный путь оттока, так называемый, увеосклеральный, который минует трабекулярную сеть. Через него проходит почти 15% объема оттекающей влаги, которая поступает из угла в передней камере к цилиарному телу вдоль мышечных волокон, попадая далее в супрахориоидальное пространство. Затем она оттекает по венам выпускникам, сразу через склеру или через Шлеммов канал.
По коллекторным канальцам склерального синуса, водянистая влага отводится в венозные сосуды в трех направлениях: в глубокое и поверхностное склеральные венозные сплетения, эписклеральные вены, сеть вен цилиарного тела.
Видео о строении камер глаза
Диагностика патологий камер глаза
Для выявления патологических состояний камер глаза, традиционно назначают следующие методы диагностики:
- Визуальное исследование в проходящем свете.

- Биомикроскопию – осмотр со щелевой лампой.
- Гониоскопию – визуальное исследование угла передней камеры со щелевой лампой при помощи гониоскопа.
- Ультразвуковую диагностику, включая и ультразвуковую биомикроскопию.
- Оптическую когерентную томографию переднего отрезка глаза.
- Пахиметрию передней камеры с оценкой глубины камеры.
- Тонографию, для детального выявления количества выработки и оттока водянистой влаги.
Симптомы поражения камер глаза при различных заболеваниях
Врожденные аномалии
- Отсутствует угол передней камеры.
- Радужная оболочка имеет переднее прикрепление.
- Угол передней камеры блокирован остатками эмбриональных тканей, которые не рассосались к моменту рождения.
Приобретенные изменения
- Угол передней камеры блокирован корнем радужки, пигментом или пр.

- Мелкая передняя камера, бомбаж радужки, что встречается при заращении зрачка или круговой зрачковой синехии.
- Неравномерность глубины передней камеры, которая обусловлена изменением положения хрусталика вследствие травмы либо слабости цинновых связок глаза.
- Гипопион — скопление в передней камере гнойных выделений.
- Гифема — скопление в передней камере крови.
- Преципитаты на эндотелии роговой оболочки.
- Рецессия или разрыв угла передней камеры, из-за травматического расщепление в переднем отделе цилиарной мышцы.
- Гониосинехии – спайки (сращения) радужки и трабекулярной диафрагмы в углу передней камеры.
Сосудистая оболочка глаза — строение, функции, болезни
Главная задача сосудистой оболочки — обеспечение бесперебойного питанием четырем наружным слоям сетчатки, включая слой фоторецепторов, и выведение в кровоток продуктов обмена. Слой капилляров от сетчатки отграничивает тонкая мембрана Бруха, чья функция — регулирование процессов обмена между сетчатой и сосудистой оболочками. Околосоудистое пространство, вследствие своей рыхлой структуры, служит проводником задних длинных цилиарных артерий, занятых в кровоснабжении переднего отдела органа зрения.
Околосоудистое пространство, вследствие своей рыхлой структуры, служит проводником задних длинных цилиарных артерий, занятых в кровоснабжении переднего отдела органа зрения.
Строение сосудистой оболочки
Сосудистой оболочке принадлежит самая обширная часть в сосудистом тракте глазного яблока, который также включает цилиарное тело и радужку. Пролегает она от цилиарного тела, ограниченного зубчатой линией, до пределов диска зрительного нерва.
Кровотоком хориоидеа обеспечивается посредством задних коротких цилиарных артерий. А оттекает кровь по вортикозным венам. Ограниченное количество вен (одна на каждый квадрант, глазного яблока и массивный кровоток способствуют медленному току крови, что повышает вероятность развития процессов инфекционного воспаления вследствие оседания болезнетворных микроорганизмов. В сосудистой оболочке нет чувствительных нервных окончаний, поэтому ее заболевания протекают безболезненно.
В специальных клетках хориоидеи, хроматофорах находится богатый запас темного пигмента.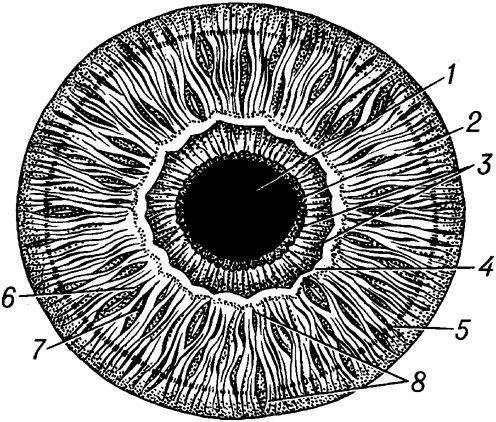 Этот пигмент весьма важен для зрения, ведь световые лучи, проходящие сквозь открытые участки радужной оболочки или склеры, могут мешать хорошему зрению вследствие разлитого освещения сетчатки либо боковых засветов. Кроме того, количество пигмента, содержащегося в сосудистой оболочке, определяет степень окраски глазного дна.
Этот пигмент весьма важен для зрения, ведь световые лучи, проходящие сквозь открытые участки радужной оболочки или склеры, могут мешать хорошему зрению вследствие разлитого освещения сетчатки либо боковых засветов. Кроме того, количество пигмента, содержащегося в сосудистой оболочке, определяет степень окраски глазного дна.
Большей частью, сосудистая оболочка, в соответствии со своим названием, состоит из сосудов крови, включая в себя еще несколько слоев: околососудистое пространство, а также надсосудистый и сосудистый слои, сосудисто-капиллярный слой и базальный.
- Перихороидальное околососудистое пространство представляет собой узкую щель отграничивающую внутреннюю поверхность склеры от сосудистой пластинки, которая пронизана нежными пластинками эндотелия, связывающими стенки. Однако, связь хориоидеи и склеры в данном пространстве довольно слаба и сосудистая оболочка легко от склеры отслаивается, к примеру, при скачках внутриглазного давления в ходе хирургического лечения глаукомы.
 К переднему отрезку глаза от заднего, в перихороидальном пространстве идут два кровеносных сосуда в сопровождении нервных стволов – это длинные задние цилиарные артерии.
К переднему отрезку глаза от заднего, в перихороидальном пространстве идут два кровеносных сосуда в сопровождении нервных стволов – это длинные задние цилиарные артерии. - Надсосудистая пластинка включает эндотелиальные пластинки, эластичные волокна и хроматофоры — клетки, содержащие темный пигмент. Количество их в хориоидальных слоях по направлению кнутри заметно уменьшается, и сходит на нет у хориокапиллярного слоя. Наличие хроматофоров зачастую приводит к развитию невусов хориоидеи, нередко возникают и меланомы — наиболее агрессивные из злокачественных новообразований.
- Сосудистая пластинка является мембраной коричневого цвета, толщина которой достигает 0,4 мм, причем величина ее слоя связана с условиями кровенаполнения. Сосудистая пластинка включает два слоя: крупные сосуды, с артериями, лежащие снаружи и сосуды среднего калибра, с преобладающими венами.
- Хориокапиллярный слой, называемый сосудисто-капиллярной пластинкой, считается самым значимым слоем хориоидеи.
 Он обеспечивает функции подлежащей сетчатой оболочки и формируется из мелких магистралей артерий и вен, распадающихся затем на множество капилляров, что дает возможность поступлению в сетчатку большего количества кислорода. Особенно выраженная сеть капилляров присутствует в макулярной области. Весьма тесная связь хориоидеи и сетчатки является причиной того, что процессы воспаления, как правило, поражают практически одновременно и сетчатку, и хориоидею.
Он обеспечивает функции подлежащей сетчатой оболочки и формируется из мелких магистралей артерий и вен, распадающихся затем на множество капилляров, что дает возможность поступлению в сетчатку большего количества кислорода. Особенно выраженная сеть капилляров присутствует в макулярной области. Весьма тесная связь хориоидеи и сетчатки является причиной того, что процессы воспаления, как правило, поражают практически одновременно и сетчатку, и хориоидею. - Мембрана Бруха –тонкая, включающая два слоя пластинка, очень плотно соединенная с хориокапиллярным слоем. Она занята в регулировании поступления в сетчатку кислорода и вывода продуктов обмена в кровь. Мембрана Бруха связана и с наружным слоем сетчатой оболочки – пигментным эпителием. В случае предрасположенности, с возрастом, иногда возникают нарушения функций комплекса структур, включающих хориокапиллярный слой, мембрану Брухиа, пигментный эпителий. Это ведет к развитию возрастной макулярной дегенерации.
Видео о строении сосудистой оболочки глаза
Диагностика заболеваний сосудистой оболочки
Методами диагностики патологий сосудистой оболочки, являются:
- Офтальмоскопическое исследование.

- Ультразвуковая диагностика (УЗИ).
- Флуоресцентная ангиография, с оценкой состояния сосудов, выявлением повреждений мембраны Бруха и новообразованных сосудов.
Симптоматика болезней сосудистой оболочки
- Снижение остроты зрения.
- Искажение зрения.
- Нарушение сумеречного зрения (гемералопия).
- Мушки перед глазами.
- Затуманивание зрения.
- Молнии перед глазами.
Болезни сосудистой оболочки глаза
- Колобома сосудистой оболочки или полное отсутствие определенного участка хориоидеи.
- Дистрофии сосудистой оболочки.
- Хориоидит, хориоретинит.
- Отслойка сосудистой оболочки, происходящая при скачках внутриглазного давления в процессе офтальмологических операций.
- Разрывы в сосудистой оболочке и кровоизлияния – чаще по причине травм органа зрения.
- Невус хориоидеи.
- Новообразования (опухоли) сосудистой оболочки.

Радужка глаза, описание, определение.
Радужка и ее роль
Радужная оболочка представляет собой автоматическую диафрагму, которая разделяет пространство между роговицей и хрусталиком.
Она образована самой передней частью сосудистой оболочки глаза, которая доступна для осмотра у человека без использования каких-либо вспомогательных средств.
Однако радужка не вполне разделяет переднюю камеру от заднего отрезка глаза, так как в ее центре расположено отверстие – зрачок, имеющий непостоянный диаметр. В физико-оптическом отношении радужку можно сравнить с диафрагмой фотоаппарата. Она регулирует количество света, идущего через зрачок к сетчатке, поддерживая его на определенном уровне.
Это возможно благодаря слаженной работе специализированных мышц – сфинктера и дилататора. При слабом освещении зрачок расширяется и пропускает больший поток фотонов света. При ярком освещении диафрагма зрачка резко сокращается, и это препятствует ослеплению глаза избыточным потоком фотонов.
При ярком освещении диафрагма зрачка резко сокращается, и это препятствует ослеплению глаза избыточным потоком фотонов.
Кроме того, при сокращении зрачка устраняются сферические и хроматические аберрации, и обеспечивается глубина резкости на сетчатке. У молодых людей диаметр зрачка может варьировать от 1,5 до 8 мм, а у пожилых экскурсия зрачка снижается из-за фиброза и атрофии мышц, управляющих зрачком.
Использование специальных капель – мидриатиков, позволяет расшириться зрачку более чем на 9 мм.
Строение радужки глаза
Радужка состоит из трех листков или слоев: переднего пограничного, стромального и заднего пигментно-мышечного.
При осмотре спереди на радужке человека обычно можно заметить различные детали. Самое высокое место образуют так называемые брыжи, которые делят радужку на две неравные части, а именно: внутреннюю, меньшую, зрачковую, и наружную, большую, цилиарную.
В зрачковой части, заключенной между брыжами и зрачковым краем, мы видим коричневую каемку эпителия, далее кнаружи сфинктер, и еще дальше – радиарные разветвления сосудов.
Наружная цилиарная область содержит резко очерченные лакуны или крипты, лежащие между сосудами, как спицы в колесе. Они носят случайный характер и выступают тем яснее, чем более неравномерно распределены сосуды. Кроме крипт, на радужке можно обнаружить бороздки, концентричные лимбу, которые являются результатом изменения величины зрачка, особенно его расширения.
В области зрачкового края и «воротничка» радужка имеет большую толщину, чем на периферии. При травматических поражениях на периферии часто происходят отрывы – иридодиализ, а обилие сосудов служит причиной кровоизлияний в камеры глаза.
Задняя поверхность радужки прилегает к передней поверхности хрусталика. При воспалительных заболеваниях это может приводить к слипанию пигментных клеток радужки к капсуле хрусталика и образованию, так называемых, задних синехий.Цвет радужки
Цвет радужки определяется количеством меланоцитов в строме и является наследуемым признаком. Доминантно наследуется коричневая радужка, а голубая – рецессивно.
Большинство новорожденных малышей имеет светлую голубую радужку из-за слабой пигментации. К 3-6 месяцам число меланоцитов увеличивается и радужка темнеет. У альбиносов радужка имеет розовый цвет , так как в ней отсутствуют меланосомы. Иногда радужки обоих глаз отличаются окраской, что называется гетерохромией. Меланоциты радужки могут стать причиной развития меланом.
Методы исследования радужки и зрачка
К методам осмотра радужки и зрачка относятся:
- Осмотр при боковом освещении
- Биомикроскопия – осмотр под микроскопом
- Флюоресцентная ангиография – контрастное исследование сосудистой сети
- Пупиллометрия – определение диаметра зрачка
При данных исследованиях могут выявляться врожденные аномалии:
- Остатки эмбриональной зрачковой мембраны
- Колобома радужки
- Отсутствие радужной оболочки – аниридия
- Множественные зрачки
- Дислокация зрачка
- Гетерохромия
- Альбинизм
Также весьма разнообразен список приобретенных нарушений:
- Задние синехии
- Заращение зрачка
- Круговая задняя синехия
- Рубеоз
- Дрожание радужки – иридодонез
- Расслоение радужки
- Мезодермальная дистрофия
- Травматические изменения – иридодиализ
Зрачковые изменения:
- Мидриаз – расширение зрачка
- Миоз – сужение зрачка
- Анизокория – неравномерная ширина зрачков
- Расстройства движения зрачков на свет, аккомодацию и конвергенцию
Радужная оболочка глаз — это. .. Что такое Радужная оболочка глаз?
.. Что такое Радужная оболочка глаз?
- Радужная оболочка глаз
Радужная оболочка глаза человека
Радужная оболочка, радужка, ирис (лат. iris), тонкая подвижная диафрагма глаза у позвоночных с отверстием (зрачком) в центре; расположена за роговицей, между передней и задней камерами глаза, перед хрусталиком. Практически светонепроницаема. Содержит пигментные клетки (у млекопитающих меланоциты), круговые мышцы, сужающие зрачок, и радиальные, расширяющие его. Недостаток пигмента в радужной оболочке (в этом случае глаза имеют красноватый оттенок) сочетается с недостаточной пигментацией кожи, волос (альбинизм). Радужная оболочка большинства рыб не содержит мышц, и зрачок не меняет диаметра. Радужная оболочка головоногих моллюсков — радужина.
Цвет
Цвет радужной оболочки определяется наследственностью, и, как следствие, национальностью.
 У людей он может принимать различные значения, но они определяются четырьмя факторами.
У людей он может принимать различные значения, но они определяются четырьмя факторами.Цвет Причина Синий Кровеносные сосуды радужной оболочки имеют синеватый оттенок Голубой Серый Коричневый При содержании меланина в радужной оболочке Чёрный Жёлтый Отдельные вещества, зачастую связанные с болезнями печени Красный Цвет крови — только в случае альбинизма В результате соотношения этих факторов получается определённый цвет. Например, зелёный — это смесь синего и жёлтого, болотный — синего и коричневого. Чисто жёлтых глаз у людей не бывает, но если кровеносные сосуды радужной оболочки очень бледного цвета, то в результате может получиться жёлто-зелёный цвет, что бывает редко.
 В единичных случаях бывает такое, что кровеносные сосуды бесцветны, но человек при этом не является альбиносом, и в радужной оболочке содержится меланин — тогда глаза будут коричневые с красно-медным блеском. Серый цвет глаз — разновидность синего. Чёрный — при большой концентрации меланина.
В единичных случаях бывает такое, что кровеносные сосуды бесцветны, но человек при этом не является альбиносом, и в радужной оболочке содержится меланин — тогда глаза будут коричневые с красно-медным блеском. Серый цвет глаз — разновидность синего. Чёрный — при большой концентрации меланина.См. также
Иридодиагностика
Ссылки
Литература
Wikimedia Foundation. 2010.
- Радужная змея
- Радуев С.
Радужная оболочка — это… Что такое Радужная оболочка?
Радужная оболочка глаза человекаРадужная оболочка, радужка, ирис (лат. iris), тонкая подвижная диафрагма глаза у позвоночных с отверстием (зрачком) в центре; расположена за роговицей, между передней и задней камерами глаза, перед хрусталиком. Практически светонепроницаема. Содержит пигментные клетки (у млекопитающих меланоциты), круговые мышцы, сужающие зрачок, и радиальные, расширяющие его. Недостаток пигмента в радужной оболочке (в этом случае глаза имеют красноватый оттенок) сочетается с недостаточной пигментацией кожи, волос (альбинизм). Радужная оболочка большинства рыб не содержит мышц, и зрачок не меняет диаметра. Радужная оболочка головоногих моллюсков — радужина.
Недостаток пигмента в радужной оболочке (в этом случае глаза имеют красноватый оттенок) сочетается с недостаточной пигментацией кожи, волос (альбинизм). Радужная оболочка большинства рыб не содержит мышц, и зрачок не меняет диаметра. Радужная оболочка головоногих моллюсков — радужина.
Цвет
Цвет радужной оболочки определяется наследственностью, и, как следствие, национальностью. У людей он может принимать различные значения, но они определяются четырьмя факторами.
| Цвет | Причина |
|---|---|
| Синий | Кровеносные сосуды радужной оболочки имеют синеватый оттенок |
| Голубой | |
| Серый | |
| Коричневый | При содержании меланина в радужной оболочке |
| Чёрный | |
| Жёлтый | Отдельные вещества, зачастую связанные с болезнями печени |
| Красный | Цвет крови — только в случае альбинизма |
В результате соотношения этих факторов получается определённый цвет. Например, зелёный — это смесь синего и жёлтого, болотный — синего и коричневого. Чисто жёлтых глаз у людей не бывает, но если кровеносные сосуды радужной оболочки очень бледного цвета, то в результате может получиться жёлто-зелёный цвет, что бывает редко. В единичных случаях бывает такое, что кровеносные сосуды бесцветны, но человек при этом не является альбиносом, и в радужной оболочке содержится меланин — тогда глаза будут коричневые с красно-медным блеском. Серый цвет глаз — разновидность синего. Чёрный — при большой концентрации меланина.
Например, зелёный — это смесь синего и жёлтого, болотный — синего и коричневого. Чисто жёлтых глаз у людей не бывает, но если кровеносные сосуды радужной оболочки очень бледного цвета, то в результате может получиться жёлто-зелёный цвет, что бывает редко. В единичных случаях бывает такое, что кровеносные сосуды бесцветны, но человек при этом не является альбиносом, и в радужной оболочке содержится меланин — тогда глаза будут коричневые с красно-медным блеском. Серый цвет глаз — разновидность синего. Чёрный — при большой концентрации меланина.
См. также
Ссылки
Литература
Примечания
Эндоскопические признаки грыжи пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы — патологическое состояние, вызванное интимным поражением мышечного субстрата диафрагмы и сопровождающееся временным или постоянным смещением части диафрагмы. желудок в средостение.
Впервые описаны французским хирургом Амбруазом Парром в 1679 году и итальянским анатомом Морганьи в 1769 году.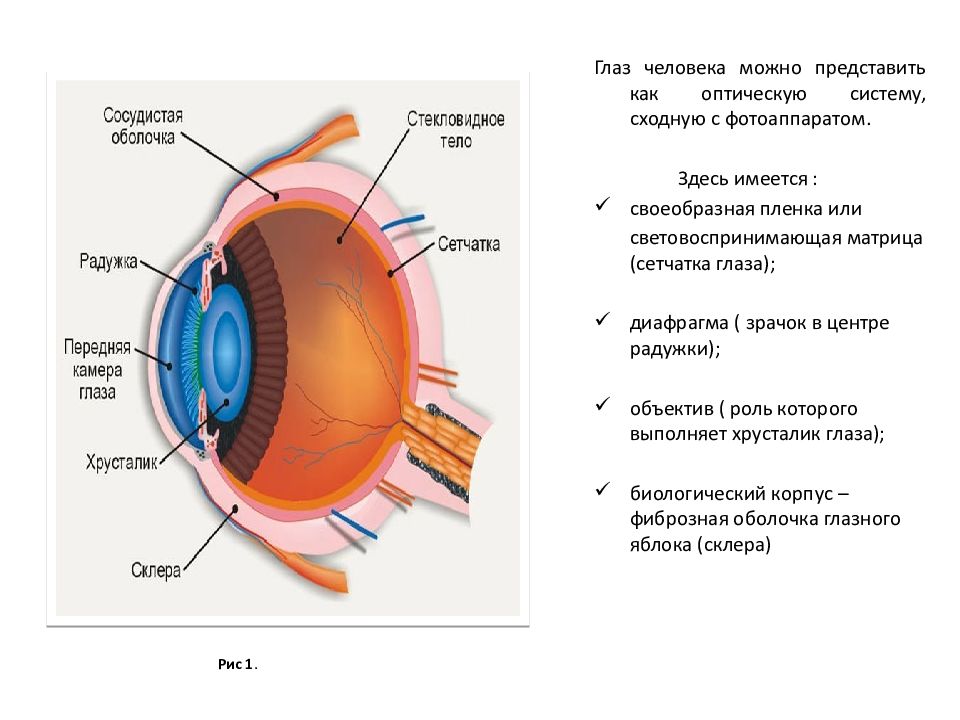 В России Н.С. Ильшинский. В 1841 г. пришел к выводу о возможности прижизненной диагностики болезни.К началу 20 века было описано всего 6 случаев, а с 1926 по 1938 год их выявляемость увеличилась в 32 раза, и болезнь заняла 2 место после язвенной болезни. В настоящее время грыжа пищеводного отверстия диафрагмы выявляется при рентгенологическом исследовании более чем у 40% населения.
В России Н.С. Ильшинский. В 1841 г. пришел к выводу о возможности прижизненной диагностики болезни.К началу 20 века было описано всего 6 случаев, а с 1926 по 1938 год их выявляемость увеличилась в 32 раза, и болезнь заняла 2 место после язвенной болезни. В настоящее время грыжа пищеводного отверстия диафрагмы выявляется при рентгенологическом исследовании более чем у 40% населения.
Причины образования грыжи пищеводного отверстия диафрагмы
Основные причины.
- Системное поражение мышечной ткани. Пищевод образован ножками диафрагмы, они покрывают пищевод, над ними и под ними лежит соединительнотканная пластинка, она соединяется с адвентицией пищевода, образуя пищеводно-диафрагменную перепонку.В норме диаметр отверстия составляет 3,0-2,5 см. У пожилых людей здесь скапливается жировая ткань. Пищевод диафрагмы расширяется, оболочки растягиваются, развивается дегенерация мышечных волокон диафрагмы.
- Повышенное внутрибрюшное давление. Этому способствует опущение желудка в пищевод (при запорах, беременности, переносе тяжестей).

Неосновные причины.
- Укорочение пищевода. Первичное укорочение пищевода при нарушении функции кардии приводит к рефлюкс-эзофагиту, который приводит к пептической стриктуре пищевода, а это, в свою очередь, вызывает укорочение пищевода и т. Д.- прогрессирует грыжа пищеводного отверстия диафрагмы.
- Продольные сокращения пищевода: возможно возбуждение блуждающего нерва, что в свою очередь приводит к усилению продольного сокращения мышц пищевода, раскрытия кардии — образуется грыжа пищеводного отверстия диафрагмы.
Основной классификацией грыжи пищеводного отверстия диафрагмы является классификация Акерлунда (1926). Выделяют 3 основных типа грыжи:
- Скользящая грыжа.
- Паразофагеальная грыжа.
- Короткий пищевод.
Скользящая (аксиальная) грыжа встречается почти у 90% пациентов с грыжей пищеводного отверстия диафрагмы. В этом случае сердечная область желудка смещается в средостение.
Паразофагеальная грыжа встречается примерно у 5% пациентов. Характеризуется тем, что кардия не меняет своего положения, а через расширенное отверстие выходит дно и большая кривизна желудка. Грыжевой мешок также может содержать другие органы, например поперечную ободочную кишку.
Характеризуется тем, что кардия не меняет своего положения, а через расширенное отверстие выходит дно и большая кривизна желудка. Грыжевой мешок также может содержать другие органы, например поперечную ободочную кишку.
Короткий пищевод как самостоятельное заболевание встречается редко. Это аномалия развития, и многие специалисты в настоящее время не рассматривают грыжу пищеводного отверстия.
Эндоскопические признаки диафрагмальной грыжи
- Уменьшение расстояния от передних резцов до кардии.
- Зия кардия или неполное ее закрытие.
- Выпадение слизистой оболочки желудка в пищевод.
- Наличие «второго входа» в желудок.
- Наличие грыжевой полости.
- Гастроэзофагеальный рефлюкс желудочного содержимого.
- Признаки рефлюкс-эзофагита и гастрита.
Уменьшение расстояния от передних резцов до кардии. Обычно это расстояние составляет 40 см. Гнездо кардии нормально закрытое, на 2-3 см выше зубчатая линия (Z-линия). При аксиальной грыже пищеводного отверстия диафрагмы Z-линия определяется в грудном отделе пищевода над диафрагмальным отверстием.Расстояние до него от резцов сокращается. При коротком пищеводе часто допускается диагностическая ошибка. Необходимо знать, что при смещении только зубчатая линия, а кардия на месте. Часто розетка кардии смещается при грыжах в сторону.
При аксиальной грыже пищеводного отверстия диафрагмы Z-линия определяется в грудном отделе пищевода над диафрагмальным отверстием.Расстояние до него от резцов сокращается. При коротком пищеводе часто допускается диагностическая ошибка. Необходимо знать, что при смещении только зубчатая линия, а кардия на месте. Часто розетка кардии смещается при грыжах в сторону.
Зия кардия или неполное ее закрытие. Также наблюдается при аксиальных грыжах. В норме кардия закрыта. Зия кардия при грыжах пищеводного отверстия диафрагмы наблюдается в 10-80% случаев.Пищевод при осмотре на входе следует внимательно осмотреть, а при приближении к кардии подачу воздуха прекратить, иначе будут ошибки. Когда эндоскоп проходит через кардию, сопротивления нет, а в норме оно мало.
Выпадение слизистой оболочки желудка в пищевод — характерный эндоскопический признак осевой грыжи. Типичное выпячивание слизистой оболочки желудка над диафрагмальным отверстием лучше всего определяется с помощью глубокого вдоха. Слизистая оболочка желудка подвижна, пищевод неподвижен. Осмотр на подъезде в спокойном состоянии, т.к. При извлечении устройства возникает рвотный рефлекс, и выпадение слизистой оболочки может быть нормальным. Высота может быть увеличена до 10 см.
Слизистая оболочка желудка подвижна, пищевод неподвижен. Осмотр на подъезде в спокойном состоянии, т.к. При извлечении устройства возникает рвотный рефлекс, и выпадение слизистой оболочки может быть нормальным. Высота может быть увеличена до 10 см.
Наличие «второго входа» в желудок. Характерен для параэзофагеальной грыжи. Первый вход в область слизистой оболочки желудка, второй — в области пищеводного отверстия диафрагмы. При глубоком дыхании ножки диафрагмы сходятся и диагностика упрощается.
Наличие грыжевой полости — характерный признак парезизофагеальной грыжи. Определяется только при осмотре со стороны полости желудка. Он расположен рядом с отверстием пищевода.
Гастроэзофагеальный рефлюкс желудочного содержимого хорошо виден слева.
Поскольку блокирующая функция кардии при параэзофагеальной грыже не нарушается, два последних признака для этих грыж не характерны и наблюдаются, в основном, при скользящих грыжах.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Анатомия — Карточки для глаз — Cram. com
com
Нам не удалось определить язык звукового сопровождения на ваших карточках. Пожалуйста, выберите правильный язык ниже.
Фронт Китайский, PinyinChinese, SimplifiedChinese, TraditionalEnglishFrenchGermanItalianJapaneseJapanese, RomajiKoreanMath / SymbolsRussianSpanishAfrikaansAkanAkkadianAlbanianAmharicArabicArmenianAzerbaijaniBasqueBelarusianBengaliBihariBretonBulgarianBurmeseCatalanCebuanoChamorroChemistryCherokeeChinese, PinyinChinese, SimplifiedChinese, TraditionalChoctawCopticCorsicanCroatianCzechDanishDeneDhivehiDutchEnglishEsperantoEstonianFaroeseFilipinoFinnishFrenchFulaGaelicGalicianGeorgianGermanGreekGuaraniGujaratiHaidaHaitianHausaHawaiianHebrewHindiHungarianIcelandicIgboIndonesianInuktitutIrishItalianJapaneseJapanese, RomajiJavaneseKannadaKazakhKhmerKoreanKurdishKyrgyzLakotaLaoLatinLatvianLingalaLithuanianLuba-KasaiLuxembourgishMacedonianMalayMalayalamMalteseMaoriMarathiMarshalleseMath / SymbolsMongolianNepaliNorwegianOccitanOjibweOriyaOromoOther / UnknownPashtoPersianPolishPortuguesePunjabiPāliQuechuaRomanianRomanshRussianSanskritSerbianSindhiSinhaleseSlovakSlovenianSpanishSundaneseSwahiliSwedishTaga logТаджикскийТамильскийТатарскийТелугуТайскийТибетскийТигриньяTohono O’odhamТонгаТурецкийУйгурскийУкраинскийУрдуУзбекскийВьетнамский Валлийский Западно-фризскийИдишЙорубааудио еще не доступно для этого языка
Назад Китайский, PinyinChinese, SimplifiedChinese, TraditionalEnglishFrenchGermanItalianJapaneseJapanese, RomajiKoreanMath / SymbolsRussianSpanishAfrikaansAkanAkkadianAlbanianAmharicArabicArmenianAzerbaijaniBasqueBelarusianBengaliBihariBretonBulgarianBurmeseCatalanCebuanoChamorroChemistryCherokeeChinese, PinyinChinese, SimplifiedChinese, TraditionalChoctawCopticCorsicanCroatianCzechDanishDeneDhivehiDutchEnglishEsperantoEstonianFaroeseFilipinoFinnishFrenchFulaGaelicGalicianGeorgianGermanGreekGuaraniGujaratiHaidaHaitianHausaHawaiianHebrewHindiHungarianIcelandicIgboIndonesianInuktitutIrishItalianJapaneseJapanese, RomajiJavaneseKannadaKazakhKhmerKoreanKurdishKyrgyzLakotaLaoLatinLatvianLingalaLithuanianLuba-KasaiLuxembourgishMacedonianMalayMalayalamMalteseMaoriMarathiMarshalleseMath / SymbolsMongolianNepaliNorwegianOccitanOjibweOriyaOromoOther / UnknownPashtoPersianPolishPortuguesePunjabiPāliQuechuaRomanianRomanshRussianSanskritSerbianSindhiSinhaleseSlovakSlovenianSpanishSundaneseSwahiliSwedishTaga logТаджикскийТамильскийТатарскийТелугуТайскийТибетскийТигриньяTohono O’odhamТонгаТурецкийУйгурскийУкраинскийУрдуУзбекскийВьетнамский Валлийский Западно-фризскийИдишЙорубааудио еще не доступно для этого языка
Дифтерия: причины, симптомы и лечение
Дифтерия — это заразное заболевание, которое обычно поражает нос и горло.
Отличительный знак — лист сероватого материала, закрывающий заднюю часть горла. Это редкость в западном мире, но может привести к летальному исходу, если не лечить.
Краткие сведения о дифтерии:
- До разработки методов лечения и вакцин дифтерия была широко распространена и в основном поражала детей в возрасте до 15 лет.
- Некоторые симптомы дифтерии похожи на симптомы простуды.
- Осложнения включают повреждение нервов, сердечную недостаточность и, в некоторых случаях, смерть.
- Диагноз подтвержден мазками и лабораторными исследованиями.
- Лечение проводится с применением антитоксинов и антибиотиков, пока пациент изолирован и находится под наблюдением в отделении интенсивной терапии.
Дифтерия — это очень заразная бактериальная инфекция носа и горла. Благодаря плановой иммунизации дифтерия в большинстве стран мира осталась в прошлом. За последние 10 лет в США было зарегистрировано всего пять случаев бактериальной инфекции.
Однако в странах, где потребление бустерных вакцин ниже, например, в Индии, ежегодно регистрируются тысячи случаев.В 2014 году Всемирная организация здравоохранения (ВОЗ) зарегистрировала 7 321 случай дифтерии во всем мире.
У людей, не вакцинированных против бактерий, вызывающих дифтерию, инфекция может вызвать серьезные осложнения, такие как нервные расстройства, сердечная недостаточность и даже смерть.
В целом от 5 до 10 процентов людей, заразившихся дифтерией, умрут. Некоторые люди более уязвимы, чем другие, с уровнем смертности до 20 процентов среди инфицированных людей в возрасте до 5 лет или старше 40 лет.
Дифтерия — это инфекционное заболевание, вызываемое бактериальным микроорганизмом, известным как Corynebacterium diphtheriae . Причиной могут быть другие виды коринебактерий, но это случается редко.
Некоторые штаммы этой бактерии вырабатывают токсин, и именно этот токсин вызывает наиболее серьезные осложнения дифтерии. Бактерии производят токсин, потому что сами заражены вирусом определенного типа, называемым фагом.
Выделяемый токсин:
- подавляет выработку белков клетками
- разрушает ткань в месте инфекции
- приводит к образованию мембраны
- попадает в кровоток и распределяется по тканям тела
- вызывает воспаление сердца и повреждение нервов.
- может вызывать снижение количества тромбоцитов или тромбоцитопению, а также вырабатывать белок в моче в состоянии, которое называется протеинурией.
Как можно заразиться дифтерией?
Дифтерия — инфекция, передающаяся только среди людей.Он заразен при прямом физическом контакте с:
- капель, выдыхаемых в воздух
- выделениями из носа и горла, такими как слизь и слюна
- инфицированные поражения кожи
- предметы, такие как постельное белье или одежда, которые есть у инфицированного человека используется, в редких случаях
Инфекция может распространяться от инфицированного пациента на любую слизистую оболочку нового человека, но токсическая инфекция чаще всего поражает слизистую оболочку носа и горла.
Специфические признаки и симптомы дифтерии зависят от конкретного штамма бактерий и пораженного участка тела.
Один тип дифтерии, более распространенный в тропиках, вызывает язвы кожи, а не респираторные инфекции.
Эти случаи обычно менее серьезны, чем классические случаи, которые могут привести к тяжелому заболеванию, а иногда и к смерти.
Классический случай дифтерии — инфекция верхних дыхательных путей, вызываемая бактериями. Это создает серую псевдомембрану или покрытие, которое выглядит как мембрана, на слизистой оболочке носа и горла вокруг области миндалин. Эта псевдомембрана также может быть зеленоватой или голубоватой и даже черной при кровотечении.
Ранние признаки инфекции, до появления псевдомембраны, включают:
- низкая температура, недомогание и слабость.
- опухшие железы на шее
- Отек мягких тканей на шее, придающий вид «бычьей шеи»
- выделения из носа
- учащенное сердцебиение
Дети с дифтерийной инфекцией в полости за носом и ртом с большей вероятностью будут иметь следующие ранние признаки:
- тошнота и рвота
- озноб, головная боль и лихорадка
После того, как человек впервые инфицирован бактериями, до появления первых признаков и симптомов в среднем проходит 5 дней инкубационного периода. появляются.
появляются.
После появления первых симптомов в течение 12–24 часов, если бактерии токсичны, начнет формироваться псевдомембрана, что приведет к:
- ангине.
- затруднение глотания
- возможная обструкция, вызывающая затруднение дыхания
Если перепонка распространяется на гортань, более вероятны охриплость и лающий кашель, а также опасность полной закупорки дыхательных путей. Мембрана также может распространяться дальше по дыхательной системе к легким.
Осложнения
Потенциально опасные для жизни осложнения могут возникнуть, если токсин попадает в кровоток и повреждает другие жизненно важные ткани.
Миокардит или поражение сердца
Миокардит — это воспаление сердечной мышцы. Это может привести к сердечной недостаточности, и чем выше степень бактериальной инфекции, тем выше токсичность для сердца.
Миокардит может вызывать отклонения, которые видны только на кардиомониторе, но может вызвать внезапную смерть.
Проблемы с сердцем обычно появляются через 10–14 дней после начала инфекции, хотя проблемы могут появиться через несколько недель. Проблемы с сердцем, связанные с дифтерией, включают:
- изменений, видимых на мониторе электрокардиографа (ЭКГ).
- атриовентрикулярная диссоциация, при которой камеры сердца перестают биться вместе.
- полная блокада сердца, при которой электрические импульсы не проходят через сердце.
- желудочковые аритмии, при которых биение нижних камер становится аномальным
- сердечная недостаточность, при которой сердце не может поддерживать достаточное кровяное давление и кровообращение
Неврит или повреждение нерва
Неврит — воспаление нерва ткань, которая приводит к повреждению нервов.Это осложнение встречается относительно редко и обычно возникает после тяжелой респираторной инфекции, вызванной дифтерией. Обычно состояние развивается следующим образом:
- На 3 неделе болезни может возникнуть паралич мягкого неба.

- После 5-й недели паралич глазных мышц, конечностей и диафрагмы.
- Пневмония и дыхательная недостаточность могут возникнуть из-за паралича диафрагмы.
Менее тяжелое заболевание, вызванное инфекцией в других местах
Если бактериальная инфекция поражает ткани, отличные от горла и дыхательной системы, например кожу, болезнь обычно протекает легче.Это связано с тем, что организм поглощает меньшее количество токсина, особенно если инфекция поражает только кожу.
Инфекция может сосуществовать с другими инфекциями и кожными заболеваниями и внешне ничем не отличается от экземы, псориаза или импетиго. Однако при дифтерии на коже могут образовываться язвы, когда в центре нет кожи с четкими краями и иногда с сероватыми оболочками.
Другие слизистые оболочки могут инфицироваться дифтерией, включая конъюнктиву глаз, ткань женских половых органов и наружный слуховой проход.
Поделиться на PinterestДиагноз дифтерии может быть поставлен путем анализа образцов тканей под микроскопом.
Существуют точные тесты для диагностики случая дифтерии, поэтому, если симптомы и история болезни вызывают подозрение на инфекцию, подтвердить диагноз относительно просто.
Врачи должны проявлять подозрительность, когда они видят характерную мембрану или у пациентов необъяснимый фарингит, увеличение лимфатических узлов на шее или субфебрильная температура.
Охриплость, паралич неба или стридор (высокий звук дыхания) также являются подсказками.
Образцы тканей, взятые у пациента с подозрением на дифтерию, могут использоваться для выделения бактерий, которые затем культивируются для идентификации и тестирования на токсичность:
- Клинические образцы берутся из носа и горла.
- Проверяются все подозреваемые случаи и их близкие.
- По возможности мазки также берут из-под псевдомембраны или удаляют с самой мембраны.
Тесты могут быть недоступны, поэтому врачам, возможно, придется полагаться на специализированную лабораторию.
Лечение наиболее эффективно при раннем назначении, поэтому важна быстрая диагностика. Применяемый антитоксин не может бороться с токсином дифтерии, если он связался с тканями и вызвал повреждение.
Лечение, направленное на противодействие бактериальному воздействию, состоит из двух компонентов:
- Антитоксин — также известный как антидифтерийная сыворотка — для нейтрализации токсина, выделяемого бактериями.
- Антибиотики — эритромицин или пенициллин для уничтожения бактерий и предотвращения их распространения.
Пациенты с респираторной дифтерией и ее симптомами будут лечиться в отделении интенсивной терапии в больнице под тщательным наблюдением. Медицинский персонал может изолировать пациента, чтобы предотвратить распространение инфекции.
Это будет продолжаться до тех пор, пока тесты на бактерии повторно не дадут отрицательный результат в дни после завершения курса антибиотиков.
Люди знали о дифтерии тысячи лет. Его график выглядит следующим образом:
Поделиться на Pinterest В настоящее время дифтерия чрезвычайно редка благодаря широко распространенной вакцинации от инфекционного заболевания.
- V век до н.э. : Гиппократ первым описал болезнь. Он отмечает, что это может вызвать образование нового слоя на слизистых оболочках.
- VI век : Первые наблюдения эпидемий дифтерии греческим врачом Аэтием.
- Конец 19 века : бактерии, вызывающие дифтерию, идентифицированы немецкими учеными Эдвином Клебсом и Фридрихом Лёффлером.
- 1892 : лечение антитоксинами, полученное от лошадей, впервые использованное в США.S.
- 1920-е годы : Разработка анатоксина, используемого в вакцинах.
Вакцины обычно используются для профилактики дифтерийной инфекции почти во всех странах. Вакцины получены из очищенного токсина, удаленного из штамма бактерии.
В рутинных вакцинах против дифтерии используются два сильнодействующих анатоксина дифтерии:
- D: первичная вакцина с более высокими дозами для детей до 10 лет. Обычно ее вводят в трех дозах — в возрасте 2, 3 и 4 месяцев .

- d: версия с более низкой дозой для использования в качестве первичной вакцины у детей старше 10 лет и в качестве бустера для усиления обычной иммунизации младенцев, примерно через 3 года после первичной вакцины, обычно в возрасте от 3,5 до 5 лет .
Современные графики вакцинации включают иммунизацию детей дифтерийным анатоксином, известным как дифтерийный и столбнячный анатоксины, а также бесклеточную коклюшную вакцину (DTaP).
Эта вакцина — вариант выбора, рекомендованный U.S. Центры по контролю и профилактике заболеваний (CDC), и предоставляется дополнительная информация, в том числе, почему некоторые дети не должны получать вакцину DTaP или должны подождать.
Дозы указаны для следующих возрастов:
- 2 месяца
- 4 месяца и через 4 недели
- 6 месяцев и через 4 недели
- от 15 до 18 месяцев и через 6 месяцев
Если четвертая доза вводится в возрасте до 4 лет, пятая бустерная доза рекомендуется в возрасте от 4 до 6 лет. Однако в этом нет необходимости, если четвертая первичная доза была введена в четвертый день рождения или после него.
Однако в этом нет необходимости, если четвертая первичная доза была введена в четвертый день рождения или после него.
Бустерные дозы взрослой формы вакцины, вакцины против столбняка и дифтерии (Td), могут потребоваться каждые 10 лет для поддержания иммунитета.
Диафрагма — Camera-wiki.org — Бесплатная энциклопедия камеры
Диафрагма (или ирисовая диафрагма или ирисовая диафрагма ) — это механизм в камере, который создает переменную диафрагму для управления интенсивностью света, проходящего через объектив.Наряду со скоростью затвора это то, что контролирует экспозицию, получаемую пленкой или датчиком изображения.
Диафрагма может иметь разные формы: от очень простых устройств для пленочных фотоаппаратов типа «наведи и снимай», состоящих всего из двух металлических кусков с выемками, до более сложных, используемых в камерах более высокого качества, у которых много лезвий, расположенных по кругу. . Эта компоновка, также называемая диафрагмой , по сравнению с соответствующей структурой в глазу [1] , создает почти круглую апертуру, размер которой можно изменять по мере необходимости.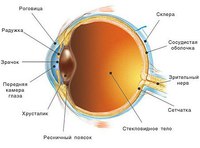 Может быть от 2 лепестков до 24. В камерах с небольшим количеством лепестков диафрагмы форма самой диафрагмы (например, шестиугольник) часто видна в расфокусированных точках света или во внутренних отражениях. Объектив может обеспечить более или менее приятное боке с большой настройкой диафрагмы, в зависимости от положения диафрагмы на оптическом пути конкретного типа объектива и в большинстве случаев также в зависимости от округлости диафрагмы.
Может быть от 2 лепестков до 24. В камерах с небольшим количеством лепестков диафрагмы форма самой диафрагмы (например, шестиугольник) часто видна в расфокусированных точках света или во внутренних отражениях. Объектив может обеспечить более или менее приятное боке с большой настройкой диафрагмы, в зависимости от положения диафрагмы на оптическом пути конкретного типа объектива и в большинстве случаев также в зависимости от округлости диафрагмы.
Для передачи света определенной интенсивности физический диаметр диафрагмы должен увеличиваться с увеличением фокусного расстояния объектива.Таким образом, апертуры выражаются шкалой диафрагмы или «отношением F», которое представляет собой фокусное расстояние, деленное на диаметр входного зрачка, обеспечиваемый отверстием диафрагмы. Некоторые профессионалы предпочитают заменять шкалы диафрагмы на своем оборудовании шкалами «Т-стоп», которые больше говорят о светопропускании стекла конкретной линзы t , в то время как значения диафрагмы просто рассчитываются на основе геометрических размеров диафрагмы.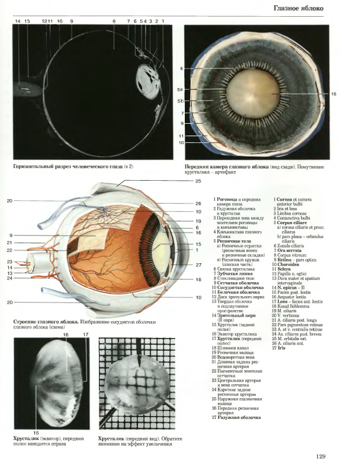 .
.
Обычные типы мембран
Они перечислены в историческом порядке от самых старых к новейшим.
- Упоры Waterhouse — в металлической пластине вырезается отверстие определенного размера. Чтобы изменить размер отверстия, пластину необходимо снять и заменить пластиной с отверстием другого размера.
- Диск диафрагмы (или Rotating Diaphragm, Aperture Disc) — поворотный латунный циферблат с несколькими отверстиями разного диаметра. Каждое отверстие представляет собой другой F-стоп. Ось циферблата параллельна оптической оси объектива. При повороте диска одно из отверстий попадает в оптический путь линзы.
- Апертурный переключатель — полоса из непрозрачного материала с множеством отверстий разного диаметра. Одно из этих отверстий можно сместить в оптический путь линзы. Типично для простых коробчатых камер.
- Ирисовая диафрагма — многолопастная ирисовая диафрагма с диафрагмой, которую можно регулировать с помощью какого-либо элемента управления на внешней стороне объектива или камеры. Регулировка размера может быть непрерывной (поэтому пользователь должен полагаться на маркировку, чтобы расположить элемент управления на определенной диафрагме) или обеспечивать фиксаторы при определенных значениях диафрагмы / ступени.
- Preset — только для SLR улучшение ручной ирисовой диафрагмы, добавление второго кольца управления с фиксаторами или предустановленными точками фиксации, соответствующими выбранной диафрагме. Фотограф может сфокусироваться и составить композицию с полностью открытой диафрагмой для получения наиболее яркого изображения; затем (не отрывая глаз от видоискателя) быстро приближайтесь к выбранной диафрагме непосредственно перед экспонированием.
- Automatic — усовершенствованная предустановленная диафрагма, которая также позволяет фокусировать и компоновку на максимальной диафрагме; но остановка до выбранной диафрагмы происходит автоматически.В ранних объективах это достигалось с помощью поршня, приводимого в действие давлением, рядом с тубусом объектива, который совмещался со спуском затвора на корпусе камеры. В 1950-х годах производители начали использовать соединение диафрагмы внутри оправы объектива, например, в Praktina или Minolta SR-2. Явные преимущества этого метода сделали его стандартом для линз с тех пор (за исключением ситуаций, например, с сильфоном или линзами с наклоном / сдвигом, где требуемое соединение было бы трудно спроектировать).
- Подключено — механизм установки диафрагмы подключен к измерителю. Индикатор показывает соответствие настроек экспозиции реальной освещенности.
- Автоматическое управление — подключенный глюкометр или электроника программы экспозиции автоматически устанавливают размер диафрагмы.
Банкноты
- ↑ Радужная оболочка глаза названа в честь богини Ирис, олицетворяющей радугу, из-за множества цветов, которыми может быть радужная оболочка глаза.
Сравнение человеческого глаза и камеры
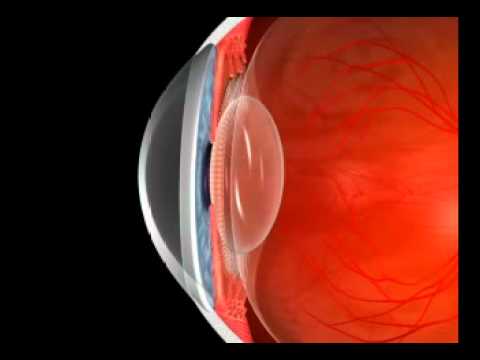
Человеческий глаз — замечательный инструмент, основанный на преломлении и линзах для формирования изображений. Между человеческим глазом и фотоаппаратом есть много общего, в том числе:
- диафрагма для управления количеством света, проходящего через линзу. Это затвор фотоаппарата и зрачок в центре радужной оболочки человеческого глаза.
- линза для фокусировки света и создания изображения.Изображение реальное и перевернутое.
- способ восприятия изображения. В фотоаппарате для записи изображения используется пленка; в глазу изображение фокусируется на сетчатке, а система палочек и колбочек является передним концом системы обработки изображений, которая преобразует изображение в электрические импульсы и отправляет информацию по зрительному нерву в мозг.
Интересно, как глаз фокусирует свет, потому что большая часть рефракции, которая имеет место, создается не самой линзой, а водянистой влагой, жидкостью на поверхности линзы.Свет преломляется этой жидкостью, когда попадает в глаз, немного больше преломляется хрусталиком, а затем еще немного стекловидным телом, желеобразным веществом, заполняющим пространство между хрусталиком и сетчаткой.
Однако объектив имеет решающее значение для формирования резкого изображения; Это одна из самых удивительных особенностей человеческого глаза, которую он может так быстро настраивать при фокусировке объектов на разных расстояниях. Этот процесс приспособления известен как приспособление.
Рассмотрим уравнение линзы:
1 / f = 1 / d i + 1 / d o
Объектив с камерой имеет фиксированное фокусное расстояние.Если расстояние до объекта изменяется, расстояние до изображения (расстояние между объективом и пленкой) регулируется перемещением объектива. Человеческий глаз не может этого сделать: расстояние изображения, расстояние между линзой и сетчаткой глаза фиксировано. Если расстояние до объекта изменяется (т. Е. Глаз пытается сфокусировать объекты, находящиеся на разном расстоянии), то фокусное расстояние глаза регулируется для создания четкого изображения. Это достигается изменением формы линзы; Эту работу выполняет мышца, известная как цилиарная мышца.
Коррекция близорукости
Близорукий человек может создавать четкие изображения только близких предметов. Объекты, расположенные дальше, выглядят нечеткими, потому что глаз фокусирует их на точке перед сетчаткой.
Чтобы исправить это, линзу можно поместить перед глазом. Какой объектив нужен?
- А собирающая линза
- Расходящаяся линза
Нам нужна расходящаяся линза, чтобы рассеивать световые лучи ровно настолько, чтобы, когда лучи сходятся глазом, они сходились на сетчатке, создавая сфокусированное изображение.
Коррекция дальнозоркости
Дальновидный человек может создавать четкие изображения только далеких объектов. Близкие объекты фокусируются за сетчаткой, поэтому выглядят нечеткими.
Какой объектив нужен, чтобы это исправить?
- А собирающая линза
- Расходящаяся линза
Используется собирающая линза, позволяющая резкость изображения на сетчатке.
Карта доспехов Рейха: диафрагмальный сегмент —
По мере того, как мы движемся вниз по телу, обозначающему полосы доспехов, мы миновали грудной сегмент (см. Мой последний пост) и теперь находимся у диафрагмы, или пятого сегмента. Эта полоса мышц отделяет верхнюю часть тела от нижней части. Это ворота в таз. Это влияет на открытость нашего дыхания. Если эта повязка туго натянута, наше дыхание не может легко попасть в брюшную полость.Даже если наша грудь подвижна, диафрагма может оставаться неподвижной.
Диафрагмальная связка или кольцо проходит по нижней части грудины и проходит вдоль нижних ребер к десятому, одиннадцатому и двенадцатому грудным позвонкам. Этот пятый сегмент также включает органы, расположенные под диафрагмой. Он включает желудок, солнечное сплетение, поджелудочную железу, печень, желчный пузырь, почки и мышцы нижних позвонков.
Вы можете представить себе эту ленту как устойчивую, но если она бронирована, вы можете почувствовать себя так, как если бы вы были в тисках.Дыхание будет давить на это неумолимое мускульное кольцо и, следовательно, будет ограничено. Сужение будет тянуть мышцы спины и позвонки, вызывая боль и искривление спины.
Оргономическая терапия помогает ослабить все эти полосы брони, чтобы вы могли свободно расширяться в своем дыхании, движении, выражении звука и ощущениях. С помощью Оргономии вы можете предложить органам тела полноценное дыхание и свободную циркуляцию питательных веществ и кислорода через кровь и лимфу. Если есть сужения, это влияет на каждую систему, особенно на вегетативную нервную систему.
Когда вы ложитесь, ваш живот раздувается больше, чем поднимается грудь? Оба должны иметь возможность свободно подниматься и опускаться вместе. Если только живот, у вас может быть тугая диафрагма. Частая тошнота и некоторые расстройства желудка могут указывать на блокировку диафрагмы. Кроме того, свобода от рвоты говорит о том, что этот сегмент более гибкий.
К диафрагмальному сегменту обращаются после того, как были открыты верхние сегменты и до доступа к области таза. Это важный мост между верхним и нижним сегментами на карте бронежилетов Райха.Оргономическая терапия — это методический подход, который работает по существу сверху вниз. Начиная с глаз, терапевт воздействует на верхние сегменты. Когда они станут более открытыми, терапевт может перейти непосредственно к нижним сегментам, начиная с диафрагмы. Часто мы сразу же слегка ослабляем диафрагму, чтобы позволить дыханию расшириться, тем самым наполняя тело энергией. Глубокая работа над диафрагмой начинается позже в процессе лечения. К концу лечения клиент может почувствовать живое движение, которое циркулирует по всему телу и улучшает сексуальные функции.
.


 К переднему отрезку глаза от заднего, в перихороидальном пространстве идут два кровеносных сосуда в сопровождении нервных стволов – это длинные задние цилиарные артерии.
К переднему отрезку глаза от заднего, в перихороидальном пространстве идут два кровеносных сосуда в сопровождении нервных стволов – это длинные задние цилиарные артерии.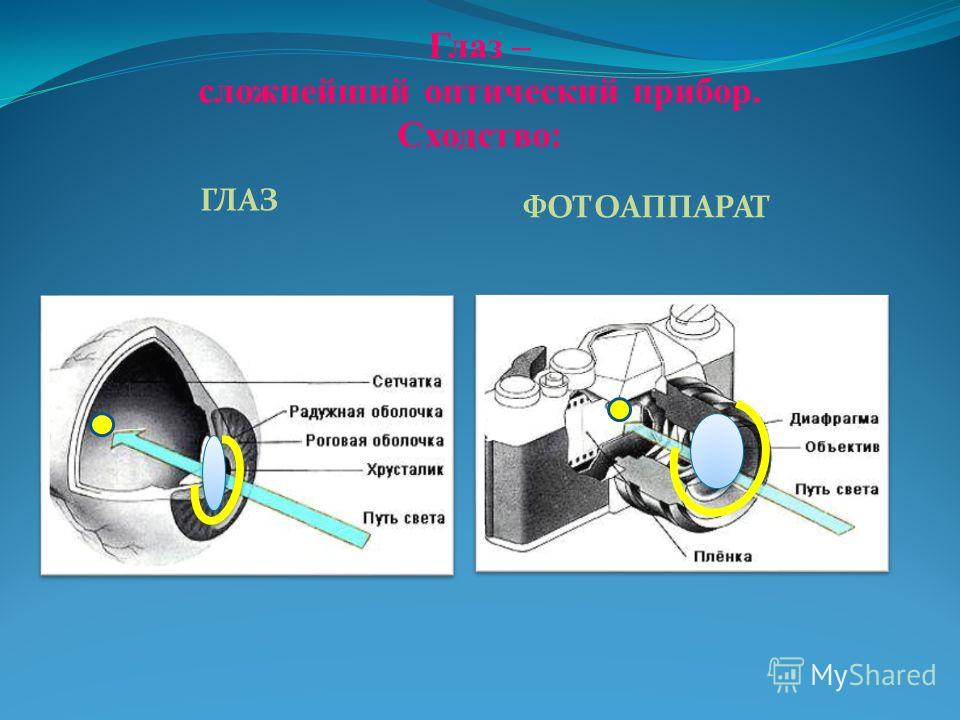 Он обеспечивает функции подлежащей сетчатой оболочки и формируется из мелких магистралей артерий и вен, распадающихся затем на множество капилляров, что дает возможность поступлению в сетчатку большего количества кислорода. Особенно выраженная сеть капилляров присутствует в макулярной области. Весьма тесная связь хориоидеи и сетчатки является причиной того, что процессы воспаления, как правило, поражают практически одновременно и сетчатку, и хориоидею.
Он обеспечивает функции подлежащей сетчатой оболочки и формируется из мелких магистралей артерий и вен, распадающихся затем на множество капилляров, что дает возможность поступлению в сетчатку большего количества кислорода. Особенно выраженная сеть капилляров присутствует в макулярной области. Весьма тесная связь хориоидеи и сетчатки является причиной того, что процессы воспаления, как правило, поражают практически одновременно и сетчатку, и хориоидею.
 .. Что такое Радужная оболочка глаз?
.. Что такое Радужная оболочка глаз? У людей он может принимать различные значения, но они определяются четырьмя факторами.
У людей он может принимать различные значения, но они определяются четырьмя факторами.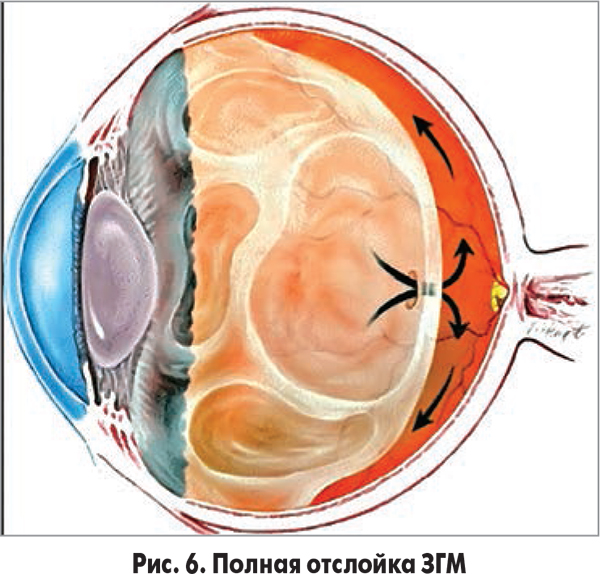 В единичных случаях бывает такое, что кровеносные сосуды бесцветны, но человек при этом не является альбиносом, и в радужной оболочке содержится меланин — тогда глаза будут коричневые с красно-медным блеском. Серый цвет глаз — разновидность синего. Чёрный — при большой концентрации меланина.
В единичных случаях бывает такое, что кровеносные сосуды бесцветны, но человек при этом не является альбиносом, и в радужной оболочке содержится меланин — тогда глаза будут коричневые с красно-медным блеском. Серый цвет глаз — разновидность синего. Чёрный — при большой концентрации меланина.
 com
com